당류유형이 혈당변화에 미치는 효과
ⓒ 2019 Korean Society of Muscle and Joint Health
Abstract
This study was to investigate the effects of Carbohydrates on blood glucose levels in healthy adults after taking the monosaccharide glucose and disaccharide candies.
This study was experimental research using a randomized controlled trial. Participants were college students who could agree the purpose of the study and participated voluntarily and met the selection criteria. Considering the dropout rate, 25 subjects in each group were included. The assignments of the experimental group and the control group were randomly assigned, and this study used the allocation concealment. Glucose tablets of 15g in the experimental group, and 15g sugar of candies in the control group were orally ingested. Blood glucose was measured before ingestion, 10 minutes, 15 minutes, and 30 minutes after ingestion.
There were no statistically significant differences in blood glucose of 10 minutes (U=406.00, p=.069), 15 minutes (U=370.00, p=.264), and 30 minutes after ingestion (U=337.00, p=.634) between experimental (glucose tablet oral ingestion) and control groups (mint candy oral ingestion).
There was no difference in the blood glucose level up to 30 minutes after ingestion of monosaccharide glucose and disaccharide candy. Through this study, the decision to use either candy or glucose tablets in the event of hypoglycemia can be chosen according to the patient's preference.
Keywords:
Dietary Carbohydrates, Blood glucose키워드:
당류, 혈당서 론
1. 연구의 필요성
우리나라의 당뇨병 유병률은 2012년 10.1%에서 2016년에는 13.7%로 증가하였다(Korean Diabetes Association, 2018). 당뇨병은 대사기능상의 문제, 합병증 관리 등 삶의 질 저하를 초래하는 개인적 측면의 문제뿐 아니라 건강보험급여의 과부담, 생산성 손실에 따른 사회경제적 비용 발생 등 심각한 사회적 문제를 초래하고 있다(Lee & Kim, 2013). 당뇨병은 질병의 악화와 합병증 발생 예방을 위해 평생 동안 혈당을 조절해야 하는데(Kim, 2015), 당뇨병 치료의 가장 흔한 부작용이며 혈당조절에 가장 큰 장벽이 저혈당으로(Ahn, 2008), 저혈당은 적절하게 대처되지 않을 경우 심각한 위험을 초래할 수 있는 당뇨병의 주된 급성합병증이다(Han, 2016; Shin, 2015).
저혈당은 혈당이 70 mg/dL 이하인 경우를 말하며, 초기증상은 얼굴이 창백해지고 발한, 빈맥, 심계항진, 공복감, 불안, 손끝저림, 어지러움, 초조감, 떨림 등이고, 진행이 되면서 짜증스러움, 두통, 복시, 졸림 및 일시적인 감각과 운동의 실조가 나타나며, 위험한 경우 뇌의 치명적 손상으로 말이 어둔해지고 경련과 의식상실이 나타날 수 있어 찰과상, 골절, 탈골, 두부손상 등의 육체적 손상의 위험이 있다(Korean Association of Diabetes Nurse Educator [KADNE], 2019; Shin, 2015). 이러한 저혈당 증상은 갑자기 나타날 뿐 아니라 어떠한 경고증상도 나타나지 않고(Park, 2002), 저혈당이지만 증상이 없을 수도 있지만 혈당은 정상이라도 증상을 느낄 수도 있어(KADNE, 2019) 대상자에 따른 저혈당관리는 특히 중요하다. 저혈당의 경험은 환자들에게 혈당관리를 어렵게 하여 부적절한 혈당조절에 영향을 미치므로 치료의지를 감소시킬 뿐만 아니라(Han, 2016) 극도의 긴장감이나 기분, 감정의 변화를 일으키고 이로 인해 스트레스 대처와 자기관리에 부정적 영향을 주기 때문에(Ahn, 2008) 환자 스스로 즉각적인 응급대처를 할 수 있는 능력이 요구된다.
의식이 있는 사람의 저혈당에 대한 대처방법으로는 일반적으로 당질 섭취를 권고하고 있다(Wood & Peters, 2018; Husband, Crawford, Mccoy, & Pacaud, 2010; KADNE, 2019; Vindedzis, Marsh, Sherriff, Dhaliwal, & Stanton, 2012). 대한당뇨병교육간호사회(KADNE, 2019)는 당질인 꿀, 쥬스, 요구르트, 사탕, 콜라를, 미국당뇨병협회(Wood & Peters, 2018)는 단당류(포도당)를 권장하였으며. 포도당정제, 주스, 말린 과일, 탄산음료 및 사탕을 포함한 저혈당 식이요법이 권고되기도 한다(Husband et al, 2010). 이와 같이 저혈당증의 경우 탄수화물을 함유한 음료와 음식을 추천하고 있지만, 그 종류가 매우 다양하고 정확한 용량이나 섭취방법에 대한 프로토콜은 부족한 실정이다.
저혈당에 관한 국내 연구들을 보면 주로 임상적 양상(Park & Lee, 2008; Park, 2002), 위험인자(Kim, 2011; Lee & Kim, 2013; Shin, 2014), 임상적 중요성(Ahn, 2008), 응급처치(Ahn, 2010; Kim, Lee, & Moon, 2015), 치료(Han, 2016; Park & Lee, 2008), 환자와 가족을 대상으로 한 교육효과(Song, 2015)에 대한 연구들이 있으며, 당류 섭취에 따른 혈당변화를 심도 있게 연구한 논문은 거의 없다.
반면 국외 연구를 확인해보면 당류 섭취에 따른 혈당변화를 보고한 연구가 수행되었다. 당뇨병 환자를 대상으로 정제, 용액, 젤 형태의 탄수화물 제제가 저혈당 시 혈당증가에 대한 효과 연구(Slama et al., 1990), 포도당과 다양한 당류식품의 혈당 증가에 대한 효과 연구(Brodows, Williams, & Amatruda, 1984; Husband et al., 2010; McTavish, Krebs, Weatherall, & Wiltshire, 2015; McTavish & Wiltshire, 2011)가 있으며, 당뇨병 환자의 저혈당예방을 위해 여러 가지 당과 포도당정제의 효과에 대한 체계적인 문헌고찰을 수행한 연구(Carlson, Schunder-Tatzber, Neilson, & Hood, 2017) 등 다양한 연구가 진행되었다. 이러한 연구의 결과들은 다르게 나타나고 있다. 포도당정제가 사탕보다 저혈당에 효과적이었으며(Carson et al., 2017), 포도당정제가 자당, 혼합당, 쥬스, 젤형태의 당보다 저혈당에 효과적이었다(Slama et al., 1990). 그러나 다른 연구에서는 포도당정제와 자당이 과당보다 혈당증가에 효과적이었고(Husband et al., 2010) 포도당정제와 자당이 다른 당류식품보다 혈당증가에 효과적이었다(McTavish et al., 2015). 이와는 다르게 포도당정제, 멘토스, 오렌지쥬스는 모두 젤리빈보다 저혈당에 효과적이었다(McTavish & Wiltshire, 2011).
이와 같이 당류유형에 따른 저혈당의 효과를 확인한 연구결과가 일관성이 없었으므로 본 연구에서는 건강한 성인을 대상으로 당류유형에 따른 혈당변화를 실험하고자 한다. 즉 저혈당증 치료를 위해 권장되는 식품 중 포도당정제(단당류)와 사탕(이당류)을 섭취하게 한 후 일정시간 간격을 통해 혈당의 변화와 지속시간을 확인하여 당뇨병 환자의 저혈당증 치료 프로토콜 개발의 기초자료를 제공하고자 한다.
2. 연구목적
본 연구의 목적은 단당류인 포도당 정제를 섭취한 대상자(실험군)와 이당류인 사탕을 섭취한 대상자(대조군)의 혈당변화를 시간간격을 두고 파악하고 두 군의 혈당변화의 차이를 비교하고자 한다.
3. 연구가설
• 가설 1. 포도당정제를 경구 섭취한 실험군과 사탕을 경구 섭취한 대조군 간에는 섭취 10분 후 혈당에 차이가 있을 것이다.
• 가설 2. 포도당정제를 경구 섭취한 실험군과 사탕을 경구 섭취한 대조군 간에는 섭취 15분 후 혈당에 차이가 있을 것이다.
• 가설 3. 포도당정제를 경구 섭취한 실험군과 사탕을 경구 섭취한 대조군 간에는 섭취 30분 후 혈당에 차이가 있을 것이다.
연구방법
1. 연구설계
본 연구는 무작위 대조군 전후실험설계를 이용한 실험연구이며, 독립변수는 포도당정제와 사탕, 종속변수는 혈당변화이다.
2. 연구대상 및 표집방법
연구대상자는 일 지역 소재 일 대학교 학생이며, 연구의 목적을 이해하고 자발적인 참여의사를 보이며 다음의 선정기준에 부합한 학생들을 모집하였다. 연구대상의 선정기준은 다음과 같다.
• 당뇨병 등 대사성질환이 없는 대학생
• 본 연구목적을 이해하고 서면동의를 한 대학생
• 실험전날 밤 12시 이후 물을 포함한 어떠한 음식도 섭취하지 않을 수 있는 대학생
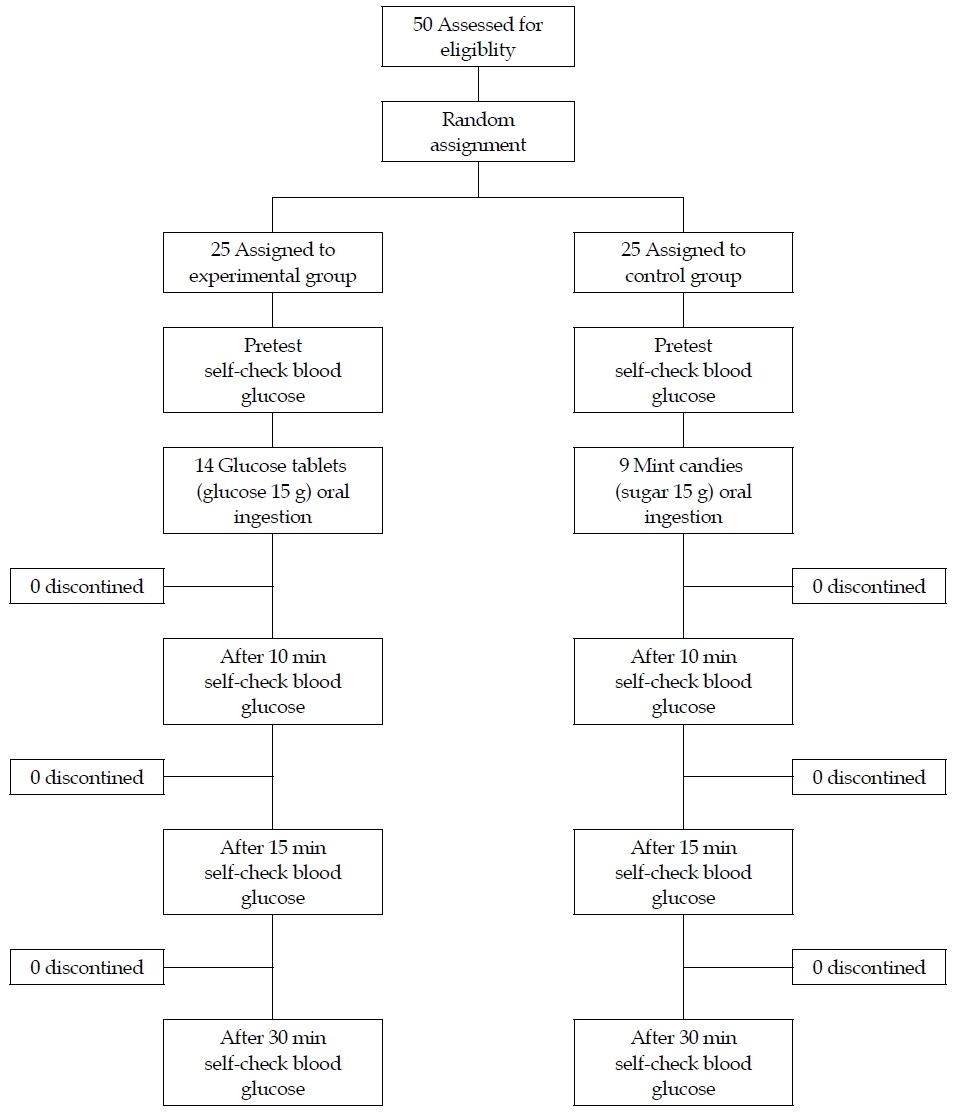
본 연구의 표본의 크기는 G*Power 3.1.9.2 프로그램을 이용하여 2그룹 평균비교를 위하여 유의수준 α는 .05, 검정력(1-β)=.80, 효과크기는 .80 을 적용하였을 때 대상자 수는 42명으로 실험군 21명 대조군 21명으로 산출되었다. 탈락률을 고려하여 실험군 25명, 대조군 25명, 총 50명을 대상자로 하였다. 실험군과 대조군의 배정은 실험중재에 참여하지 않는 연구자 1인이 컴퓨터 프로그램을 이용하여 실험군 25명, 대조군 25명을 무작위 할당하였다. 무작위화는 본 연구에 대해 알지 못하며 참가자에 대한 사전 지식이 없는 연구자에 의해 수행되었다. 실험처치는 시작 전 까지 대상자가 어느 군에 속하는지 노출하지 않는 할당은닉(allocation concealment)을 적용하였다. 포도당정제와 사탕은 불투명한 약 봉투에 밀봉되었으므로 연구대상자는 실험처치 전까지 섭취할 당류를 확인할 수 없었다(Figure 1).
3. 연구도구
일반적 특성은 설문지를 통하여 일반적 특성(성별, 나이), 질병 관련 특성(당뇨병 진단유무, 다른 질환유무), 포도당정제 섭취 여부 및 이유를 바탕으로 자체 제작한 도구로 수집하였다.
혈당측정은 간이혈당기 CareSens N Premier (회사:(주)아이센스, 제조번호: F011292E, 제조년월: 2016. 10, 제조국: 대한민국, 도시: 서울, 품목허가번호: 제허15-1518호, 모델명: GM01AAB) 로 측정하였으며, 측정절차는 한국 간호교육 평가원-간호교육인증평가 핵심 기본 간호술 평가항목 프로토콜 제4.1판(2018년)을 근거로 하였다. 측정단위는 mg/dL이었다.
4. 실험처치
실험군에게 제공한 실험처치는 포도당정제 당류 15g (본 연구에서는 슈멜츠 포도당정제 14개)을 경구로 섭취하도록 하였으며, 대조군에게는 사탕의 당류 15g (본 연구에서는 비단박하사탕 9개)을 경구로 섭취하도록 하였다. 연구참여자가 식품을 섭취 한 후 연구자와 연구보조원이 섭취가 끝난 것을 확인한 다음 각 10분, 15분, 30분 후에 혈당 및 맥박을 측정하도록 하였다. 당류섭취 후 혈당측정 시간은 저혈당증 치료를 위한 “15-15 규칙”에 근거하여 정하였다. “15-15” 규칙은 혈당을 높이기 위해 탄수화물을 15g 섭취하고 15분 후에 혈당을 확인하는 것이다(Wood & Peters, 2018). 또한 당류섭취 후 혈당을 측정한 국외의 논문들을 근거로 하여 본 연구에서는 섭취 후 10분을 추가하였다(Slama et al., 1990).
5. 연구진행
연구보조원 2명은 임상실무경력이 7년 이상의 간호사로 실험처치 전날 모여 연구자가 실험당일에 사용할 혈당측정기를 보여주고 기계작동법에 대해 시범을 먼저 보이고 연구보조원 2명이 기계를 작동해보았으며 기계 이상은 관찰되지 않았으며 기계사용 절차 방법에 대해서도 능숙하게 인지하였다. 실험당일 진행될 실험진행절차에 대해서는 안내문을 나눠주고 교육하였으며 의문 사항 및 질문이 있는지 확인하였다. 또한 연구보조원2명이 똑같이 숙지 및 이해하고 있는지 실험진행 절차를 구두로 확인하였다.
2019년 4월 중순부터 2019년 5월 초순까지 일 지역 일 대학교 학생을 대상으로 모집공고문을 게시판을 통해 공고하여 모집된 대상자에게 연구의 목적과 방법을 설명하고, 자료수집 및 실험에 대한 동의를 받은 후 동의서를 제출한 순서에 따라 참여자를 확정하였다. 확정된 대상자를 실험군(포도당정제 섭취군)과 대조군(사탕 섭취군)으로 무작위 할당하였다. 본 연구방법은 CONSORT (Consolidated Standards of Reporting Trials 무작위대조군연구) Checklist를 고려하여 작성하였으며 구체적인 진행절차는 다음과 같다.
(1) 무작위화
무작위화는 무작위 컴퓨터 프로그램 이용 경험이 많으며, 본 연구에 대한 사전지식이 없는 통계전문가에 의해 수행되었다. 연구대상자는 동의서를 제출한 순서로 1부터 배정하였으며 50명의 대상자가 모두 확보된 후 난수생성을 위한 EXCEL 프로그램을 이용하여 실험군과 대조군을 무작위로 할당하였다. 즉, 컴퓨터 프로그램을 이용하여 1부터 50까지 순차적인 번호를 rand함수를 이용하여 난수를 생성한 후 rank함수를 이용하여 순위를 정하였다. 그 후 rank 순위 1부터 25까지는 group 1(실험군)로 26부터 50까지는 group 2(대조군)로 무작위로 할당하였다.
(2) 실험처치 전 연구참여자 교육
실험처치 전날 연구책임자가 연구참여자에게 안내문을 배포하여 연구진행을 위한 실험측정순서와 간이혈당 측정 방법 및 자가 혈당 측정 방법에 대한 사전 교육을 시행하였으며 실험이 진행되는 동안은 밖으로 나갈 수 없음을 공지하였다. 실험처치 일주일전에 SNS 대화방을 개설한 후 실험당일 전날에는 밤12시부터는 물도 포함한 어떤 음식도 섭취하면 안 됨을 공지하였다. 실험처치 2일전에 SNS 대화방을 통해 실험장소 및 날짜와 시간을 공지하였으며 실험처치 전날 밤12시에 SNS 대화방을 통해 지금부터는 물을 포함한 어떤 음식도 섭취하지 않도록 재 공지함과 동시에 협조를 부탁하였다. 또한 25명(연구자가 임의배정)은 8시30분까지, 25명(연구자가 임의배정)은 9시30분까지 실험장소로 오도록 공지하였으며 동시진행이 아닌 도착순서대로 진행이므로 실험준비가 된 참여자는 8시30분 이전이라도 오도록 공지 하였다.
(3) 실험처치 절차
연구책임자는 실험처치 전날 실험장소에 임의로 자리를 배치하여 이름표를 붙이고 봉인된 불투명한 약 봉투와 설문지, 개인별 혈당 기록지를 책상위에 올려두었으며 연구참여자는 실험장소 도착 후 연구책임자 또는 연구보조원에게 공복여부를 확인 받은 후 배정된 자리에 착석 하여 바로 섭취 전 자가 혈당을 측정하였으며 배정받은 자리 위에 있는 약 봉투를 확인 후 경구섭취 하고 시간이 경과함에 따라 섭취 10분, 15분, 30분에 자가 혈당 측정하였다. 시간이 경과되기까지 기다리는 동안 책상위에 나누어 준 설문지를 작성하도록 하였으며 10분 후 스탑워치 알람이 울리면 연구참여자가 자가 혈당을 측정하여 혈당기록지에 기입하고 옆에 있는 연구참여자가 스탑워치 알람을 눌러주도록 하는 방식으로 진행하였다. 따라서 2인 1조로 측정할 수 있도록 자리 배정을 하였고 15분 후, 30분 후에도 같은 방식으로 진행하였다. 실험이 진행되는 동안은 연구참여자들의 신체활동이 혈당에 미치는 영향을 최소화하기 위해 밖으로 나갈 수 없도록 하였고 실험이 진행되는 공간에서 안정을 취하도록 하였으며 핸드폰사용과 같은 가벼운 신체활동만을 허용하였다.정리를 마친 후 설문지와 기록한 혈당 기록지를 제출하도록 하였다. 실험진행 전·후 철저한 소독 및 감염관리에 대해 최선을 다하기 위해 자가 혈당 측정 시 혈당측정에 사용한 바늘(란셋)은 1회용으로 한번 사용 후 반드시 손상성 폐기물에 버리도록 교육하였으며 혈당측정 전후에 손 씻기는 물론 손 소독제를 사용하여 감염예방을 철저히 하도록 하였다. 그리고 본 연구로 인해 신체적 이상여부를 체크하기 위해 혈당측정시점에 맥박을 함께 측정하였고, 심리적 위험 및 불편을 느낄 경우 언제든지 중단할 수 있으며, 건강상의 이상이 발견될 경우에는 병원에 동행하여 치료를 받을 수 있도록 하고 연구자가 치료비를 부담한다는 것을 설명하였다.
6. 윤리적 고려
본 연구는 연구자의 소속기관 생명윤리위원회에서 연구승인(GWNUIRB-2019-11)을 받은 후 연구 시작 전 자료수집을 위해 우선 모집공고문을 이용하여 연구참여자를 모집하였다. 또한 연구를 진행하기 전에 구두 및 서면을 통해 대상자들에게 연구의 목적, 연구과정, 연구참여시간, 절차, 연구참여로 인한 이득과 위험성에 대해 설명하였으며 연구참여에 대한 동의서를 첨부하였다. 동의서에는 본 연구의 참여가 자발적으로 이루어지며, 연구대상자가 원치 않을 경우 언제라도 철회 가능하고, 수집한 자료는 비밀이 보장되며 연구목적으로만 사용된다는 것을 기록하였다. 연구에 참여한 대상자에게 아침제공 및 소정의 상품권을 지급하였다. 익명성과 비밀 보장을 위해 신원을 알 수 있는 이름이나 주소, 연락처와 같은 개인정보는 일체 수집하지 않으며 실험동의서 및 설문 내용에 있는 개인정보는 ID로 처리하고 자료수집 후 자료는 숫자로 코딩하고 설문지와 자료분석 문서는 연구 종료 후 연구 수행 자료의 근거 및 결과에 대한 보관의무로서 3년간 안전하게 보관 후 폐기될 것을 설명하였고, 개인적인 사항은 절대 비밀이 보장된다는 것을 대상자에게 설명하였다.
7. 자료분석
본 연구의 자료분석은 SPSS/WIN 프로그램을 이용하였고, 다음의 통계방법으로 분석하였다. 연구대상자의 일반적 특성은 빈도와 백분율, 평균과 표준편차로, 실험군과 대조군간의 동질성 검정은 x2 test와 맨-휘트니검정(Mann-Whitney U test)을 이용하여 분석하였다. 가설검정은 맨-휘트니검정과 윌콕슨 순위합 검정(Wilcoxon rank sum test)을 실시하였다.
연구결과
1. 대상자의 일반적 특성 및 종속변수의 사전 동질성 검정
대상자의 성별은 여성이 실험군 21명(84.0%), 대조군 20명(80.0%)으로 남성보다 많았으며, 연령은 25세 이하가 실험군 21명(84.0%), 대조군 20명(80.0%)으로 가장 많았다. 질환 여부에 ‘있다’라고 응답한 자는 대조군에서 호흡기계질환 1명(4.0%)이 있었고, 이 외에는 실험군, 대조군 모두 ‘없다’라고 응답하였다. 포도당 캔디류를 섭취한 경험 여부에 대한 응답은 ‘없다’가 실험군 14명(56.0%), 대조군 17명(68.0%)이었다. 포도당 캔디류를 섭취한 경험이 있는 자를 대상으로 섭취이유를 조사한 결과, 실험군은 ‘피로회복을 위해서’가 4명(16.0%)으로 가장 많았고, 대조군은 ‘집중력 강화를 위해서’가 4명(16.0%)으로 가장 많았다(Table 1). 실험군과 대조군 간의 동질성을 확인하기 위하여 일반적 특성별로 카이검정을 수행한 결과, 성별(x2=0.14, p=.713), 나이(x2=9.68, p=.644), 질환유무(x2=1.02, p=.312), 포도당정제 섭취유무(x2=0.76, p=.382), 포도당정제 섭취이유(x2=3.90, p=.564) 등 모든 변수에서 유의한 차이가 없었다. 따라서 실험군과 대조군은 동질한 집단임을 확인하였다(Table 1).
실험처치 전 두 집단 간에 공복 시 혈당에 차이가 있는지를 확인하기 위하여 Mann-Whitney U 검정을 실시하였다. 실험군과 대조군 간 공복 혈당에 유의한 차이가 나타나지 않았으므로, 두 집단은 종속변수에서 동질한 것으로 확인되었다(Table 2).
2. 가설 검증
‘포도당정제를 경구 투여한 실험군과 사탕을 경구 투여한 대조군 간에는 섭취 10분 후 혈당에 차이가 있을 것이다.’ 섭취 10분 후 혈당에서 실험군 123.16±15.61 mg/dL, 대조군 133.24±21.06 mg/dL 으로, 실험군과 대조군의 섭취 10분 후 혈당은 통계적으로 유의한 차이를 나타내지 않았다(U=406.00, p=.069). 따라서 가설 1은 기각되었다(Table 3).
‘포도당정제를 경구 투여한 실험군과 사탕을 경구 투여한 대조군 간에는 섭취 15분 후 혈당에 차이가 있을 것이다.’ 섭취 15분 후 혈당에서 실험군 132.52±16.90 mg/dL, 대조군 139.12±17.10 mg/dL 으로, 실험군과 대조군의 섭취 15분 후 혈당은 통계적으로 유의한 차이를 나타내지 않았다(U=370.00, p=.264). 따라서 가설 2는 기각되었다(Table 3).
‘포도당정제를 경구 투여한 실험군과 사탕을 경구 투여한 대조군 간에는 섭취 30분 후 혈당에 차이가 있을 것이다.’ 섭취 30분 후 혈당에서 실험군 143.12±21.09 mg/dL, 대조군 145.96±20.07 mg/dL으로, 실험군과 대조군의 섭취 30분 후 혈당은 통계적으로 유의한 차이를 나타내지 않았다(U=337.00, p=.634). 따라서 가설 3은 기각되었다(Table 3).
논 의
본 연구는 당뇨 환자가 흔히 경험하는 응급상황인 저혈당 발생시에 주로 섭취하는 대표적 식품 중 단당류와 이당류 섭취에 따른 인체의 혈당반응을 확인하여 저혈당 치료시 권장식품에 대한 과학적 근거를 마련하고자 실험하였으며 본 연구결과에 따른 논의는 다음과 같다.
저혈당은 당뇨 환자가 경험하는 가장 흔한 합병증이며 공복감을 느끼는 정도의 심하지 않은 경우부터 혼수상태에 이르게 하는 심각한 경우까지 증상과 예후는 다양하다. 심각한 저혈당을 예방하기 위해서 조기의 환자 자신의 상태를 판별하여 혈당을 높이기 위한 노력을 해야 한다.
본 연구에서는 대한당뇨병교육간호사회와 미국당뇨병학회에서 권장하고 있는 단순당질(KADNE, 2019; Wood & Peters, 2018) 중 단당류(포도당정제)와 이당류(사탕) 섭취가 혈당에 미치는 영향을 실험하였다. 또한 3가지의 시점에서의 차이를 확인하였는데 섭취 후 10분, 15분, 30분이었다. 본 연구결과, 단당류(포도당정제)와 이당류(사탕)를 섭취한 후 10분, 15분, 30분 모든 시점에서 단당류(포도당정제)와 이당류(사탕)는 섭취 전에 비해 유의하게 혈당을 상승시켰으나 각 시점별 혈당 수치는 통계적으로 유의한 차이가 없었다. 이러한 결과는 제1형 당뇨병 아동을 대상으로 저혈당 치료효과를 비교한 연구에서 포도당정제와 사탕의 효과는 유의한 차이가 없는 것으로 나타났으며 20분 이내에 혈당이 유의하게 상승하였다는 결과와(Husband et al., 2010) 유사하였다. 또한 McTavish와 Wiltshire (2011)가 저혈당 치료를 위해서 다양한 당류를 섭취한 제1형 당뇨병 아동의 경우, 포도당정제와 박하사탕 그리고 오렌지주스를 섭취한 경우가 젤리빈의 형태의 당류를 섭취한 경우보다 15분 후 혈당이 유의하게 증가하였다는 결과와 유사하였다. 그러나 Carlson 등(2017)의 체계적 문헌고찰 연구에 따르면, 포도당정제가 식이요법 당보다 섭취 15분 후 효과크기가 컸다는 연구결과와는 차이가 있었다. Slama 등(1990)의 연구에서 역시 제1형 당뇨병 환자에게 혼합 당류(겔 형태의 탄수화물, 오렌지주스, 자당 정제, 혼합단당류, 올리고당)가 단당류(포도당정제) 보다 저혈당을 해소하는 데 덜 효과적이었다. 이러한 상충되는 연구결과의 원인으로는 실험에 사용된 식품의 당 함유량을 엄격히 알기 어렵기 때문이다. 즉, 식품에 함유된 당량의 표준화가 이루어지지 않은 관계로 당류의 효과성을 보고한 연구들이 차이가 있는 것으로 보인다(Mark & Lawrence, 2017).
실제로 시장에 다양한 저혈당증 완화 식품들이 존재하긴 하나, 탄수화물과 당류의 영양학적 관계를 고려할 때 영양성분표에 표기된 당류의 양이 해당 식품의 당 함유량을 정확히 반영하지 못한다. 즉, 탄수화물에 포함된 당류의 양을 분리하기 어렵고, 천연당과 첨가당을 따로 정량화하여 제시하지 않으므로 당류 측정은 모호할 수 밖에 없다. 당 함유량의 측정과 관련한 규정이나 지침에 대한 재정비가 필요해 보인다(Vindedzis et al., 2012). 또한 포도당정제 역시 정확한 용량에 대한 지속적인 연구가 필요해 보인다. 제1형 당뇨병 성인에게 포도당정제 0.2 g/kg, 0.3 g/kg 와 15 g을 각 집단에게 제공한 실험결과에서는 권장량인 15 g과 0.2 g/kg 을 제공한 경우보다 0.3 g/kg을 제공한 경우가 가장 효과적이었다(McTavish et al., 2015). 저혈당시 당섭취 용량에 대하여 국가마다 권장 사항이 다른데, 호주 및 싱가포르 15 g, 영국 10~20 g, 미국 15~20 g, 유럽 15~30 g 등으로 차이가 있었다(Vindedzis et al., 2012). 그러므로 포도당정제와 이당류의 용량에 따른 혈당변화에 대한 지속적인 연구가 필요해 보인다.
미국 당뇨병협회(Wood & Peters, 2018)는 저혈당 예방식품으로 단당류(포도당투여)를 권장하고 있으나 편의성, 비용 등의 이유로 국내에서는 포도당정제가 사탕에 비해 효율적이라고 판단하기 어렵다. 포도당정제는 비용이 비싸고, 약국에서 구입해야 하는 등 접근 가능성이 사탕에 비해서 낮다. 저혈당에 가장 효과적인 탄수화물에 대한 선행연구에서 포도당정제는 자당과 차이가 없거나(Husband et al., 2010; McTavish et al., 2015) 멘토스나 쥬스와 차이가 없었으므로(McTavish & Wiltshire, 2011), 본 연구결과를 근거로 한다면 포도당정제 뿐 아니라 사탕으로도 저혈당대처법으로 충분한 효과를 볼 수 있다고 할 수 있다.
저혈당 예방을 위한 당류 섭취를 위한 시간이나 간격 역시 차이가 있는데, 본 연구에서는 당류를 섭취한 후 10분 이후부터 혈당이 상승하였으며 15분, 30분까지 계속 상승하였다. 미국 당뇨병협회(Wood & Peters, 2018)에서는 저혈당증 치료를 위해 탄수화물을 15 g 섭취하고 15분 후에 혈당을 확인하도록 “15-15” 규칙을 권고하고 있다. 한편 본 연구에서 당류섭취 후 10분에도 혈당이 증가한 것은 Slama 등(1990)의 연구와 일치하는 결과이므로 추후 탄수화물 섭취 후 혈당측정시간에 대한 추후 연구도 필요하다.
정제, 액상 등 제형의 차이에 따라 혈당흡수가 달라질 수 있다. 이와 관련하여 다수의 연구자들은 섭취식품의 제형에 따라 그 효과성을 확인하는 실험연구의 중요성을 피력하고 있다(McTavish et al., 2015; Evert, 2014; Husband et al., 2010). 본 연구의 포도당 정제와 사탕은 모두 정제로 제공되었기 때문에 섭취 및 흡수에 차이를 유발하지는 않았을 것으로 고려된다. 향후 정제, 액상 등 제형에 대한 혈당의 변화를 연구할 필요가 있어 보인다. 실제로 대한당뇨병교육간호사회(KADNE, 2019)에서 저혈당 대처방법으로 권장하고 있는 당질 중 사탕을 제외하면 다른 식품은 꿀, 쥬스, 요구르트, 콜라로 나타나 선호 및 편리성, 제형에 따른 효과 연구 등이 필요하다.
본 연구의 제한점은 본 연구의 대상자가 건강한 대학생이었다는 것이다. 무해성의 원칙에 근거하여 검증되지 않은 치료법을 취약한 환자를 대상으로 하기에는 연구윤리 상의 제약이 있었다. 추후 연구에서 본 연구결과에 기초하여 당뇨병 발생위험이 높은 위험군이나 연령군을 대상으로 하거나, 저혈당 증상이 있는 환자를 대상으로 치료식품 섭취 후의 당을 평가해 볼 필요가 있을 것이다.
본 연구는 단당류와 이당류 간의 혈당상승 효과를 연구한 국내 실험연구로서 의의가 있다. 본 연구는 당류유형별 혈당반응을 비교한 실험연구이며, 본 연구진행 절차는 CONSORT 지침을 준수했다는 점에서 근거의 질이 높다. 저혈당증시 사탕 및 포도당정제 모두 혈당상승에 유용하며 권장식품으로 사용되어질 수 있다. 사탕과 포도당정제 중 어떤 것을 사용하는지의 결정은 환자의 선호도에 따라 선택될 수 있다. 본 연구결과는 당뇨 환자의 저혈당 관리 및 간호교육, 저혈당시 응급대처와 관련한 간호실무의 근거로써 활용 가능할 것이다.
결 론
증가하는 당뇨병 추세와 당뇨병의 심각한 합병증 중 하나인 저혈당증 예방을 위해 권장되는 당류 유형에 대한 연구가 부족한 시점에 포도당정제와 이당류(사탕)의 섭취가 혈당 상승에 미치는 효과를 확인하기 위한 실험연구는 의미 있는 시도이었다. 포도당정제와 이당류(사탕)는 섭취 후 혈당을 유의미하게 상승시켰으며 두 종류에 따른 차이는 없었다. 저혈당증 예방을 위한 교육에서 본 연구결과들이 활용될 수 있을 것으로 고려된다. 본 연구결과를 강화하기 위한 반복 연구들을 제언한다. 특히 당뇨병 발생위험이 높은 집단을 대상으로 시행할 필요가 있을 것이다. 또한 당 함유량 뿐 아니라 탄수화물 함량에 따른 차이를 확인하기 위한 추후 연구를 제언한다.
Acknowledgments
이 논문은 제1저자 이미선의 국립강릉원주대학교 석사학위논문을 수정하여 작성한 것임.
This article is a revision of the first author' master' thesis from Gangneung-Wonju National University,
References
- Ahn, H. J. (2010). Prehospital treatments of the patient with hypoglycemia by 119 emergency medical technicians-analysis of the current data and survey. Unpublished master's thesis, Kongju University, Gongju.
- Ahn, K. J. (2008). Clinical impacts of iatrogenic hypoglycemia. Korean Clinical Diabetes, 9(2), 106-109.
-
Brodows, R. G., Williams, C., & Amatruda, J. M. (1984). Treatment of insulin reactions in diabetics. JAMA, 252(24), 3378-3381.
[https://doi.org/10.1001/jama.1984.03350240024032]

-
Carlson, J. N., Schunder-Tatzber, S., Neilson, C. J., & Hood, N. (2017). Dietary sugars versus glucose tablets for first-aid treatment of symptomatic hypoglycaemia in awake patients with diabetes: A systematic review and meta-analysis. Emergency Medicine Journal, 34(2), 100-106.
[https://doi.org/10.1136/emermed-2015-205637]

-
Evert, A. B. (2014). Treatment of mild hypoglycemia. Diabetes Spectrum, 27(1), 58-62.
[https://doi.org/10.2337/diaspect.27.1.58]

-
Han, S. J. (2016). Treatment strategy to prevent hypoglycemia. The Journal of Korean Diabetes, 17(1), 30-34.
[https://doi.org/10.4093/jkd.2016.17.1.30]

-
Husband, A. C., Crawford, S., Mccoy, L. A., & Pacaud, D. (2010). The effectiveness of glucose, sucrose, and fructose in treating hypoglycemia in children with type 1 diabetes. Pediatric Diabetes, 11(3), 154-158.
[https://doi.org/10.1111/j.1399-5448.2009.00558.x]

-
Kim, D. J. (2011). The epidemiology of diabetes in Korea. Diabetes & Metabolism Journal, 35(4), 303-308.
[https://doi.org/10.4093/dmj.2011.35.4.303]

-
Kim, K. S. (2015). The influencing factors associated with glycemic control among adult diabetes patients. Journal of the Korea Academia-Industrial cooperation Society, 16(5), 3284-3292.
[https://doi.org/10.5762/KAIS.2015.16.5.3284]

- Kim, M. N., Lee, H. G., & Moon, T. Y. (2015). Analysis on emergency care to the patients with hypoglycemia of 119 emergency medical technicians. Korea Academy Industrial Cooperation Society, 686-688.
- Korean Association of Diabetes Nurse Educator. (2018, June 10). Hypoglycemia management. Retrieved November 17, 2019, from https://www.kadne.or.kr/bbs/board.php?bo_table=infos&wr_id=30&sca
- Korean Diabetes Association. (2018). Treatment and Care for hypoglycemia. Retrieved May 10, 2019, from http://www.diabetes.or.kr/general/class/medical.php?mode=view&number=327&idx=2
-
Lee, Y. H., & Kim, D. J. (2013). Diabetes risk score for Korean adults. The Journal of Korean Diabetes, 14(1), 6-10.
[https://doi.org/10.4093/jkd.2013.14.1.6]

- Mark, T., & Lawrence, RPh. (2017). Use of dietary sugars or glucose tablets in correcting hypoglycemia. Diabetes in Control, Retrieved May 25, 2019 from http://www.diabetesincontrol.com/use-of-dietary-sugars-or-glucose-tablets-in-correcting-hypoglycemia/
-
McTavish, L., & Wiltshire, E. (2011). Effective treatment of hypoglycemia in children with type 1 diabetes: a randomized controlled clinical trial. Pediatric Diabetes, 12(4pt2), 381-387.
[https://doi.org/10.1111/j.1399-5448.2010.00725.x]

-
McTavish, L., Krebs, J. D., Weatherall, M., & Wiltshire, E. (2015). Weight based hypoglycaemia treatment protocol for adults with Type 1 diabetes: A randomized crossover clinical trial. Diabetic Medicine, 32(9), 1143-1148.
[https://doi.org/10.1111/dme.12730]

- Park, B. S., & Lee, M. Y. (2008). Prevention and treatment of hypoglycemia. Korean Clinical Diabetes, 9(2), 110-113.
- Park, T. S. (2002). Diabetes and hypoglycemia. Clinical Diabetes, 3(1), 14-21.
- Shin, U. J. (2014). A study on low blood sugar risk factors in diabetes inpatient. Nursing Science, 26(1), 39-49.
-
Shin, U. J. (2015). Hypoglycemia care. Journal of Korean Diabetes, 16(2), 130-134.
[https://doi.org/10.4093/jkd.2015.16.2.130]

-
Slama, G., Traynard, P. Y., Desplanque, N., Hélène, P., Dhunputh, I., Letanoux, M., et al. (1990). The search for an optimized treatment of hypoglycemia: Carbohydrates in tablets, solution, or gel for the correction of insulin reactions. Archives of Internal Medicine, 150(3), 589-593.
[https://doi.org/10.1001/archinte.1990.00390150083016]

- Song, I. H. (2015). Developments and Effects of Simulation-based Education Program for Hyperglycemia Patient Emergency Nursing Care. Unpublished master's thesis, Sahmyook University, Seoul, Korea.
-
Vindedzis, S., Marsh, B., Sherriff, J., Dhaliwal, S., & Stanton, K. (2012). Dietary treatment of hypoglycaemia: Should the Australian recommendation be increased?. Internal Medicine Journal, 42(7), 830-833.
[https://doi.org/10.1111/j.1445-5994.2012.02831.x]

- Wood, J., & Peters, A. (2018). The type 1 diabetes self-care manual. American Diabetes Association, Retrieved September 29, 2018, from http://main.diabetes.org/dorg/PDFs/living-with-diabetes/T1DSelfCareManual.pdf