류마티스관절염 환자의 삶의 질에 영향을 미치는 요인
Ⓒ 2025 Korean Society of Muscle and Joint Health
Abstract
Rheumatoid arthritis (RA) is a chronic autoimmune disease that significantly reduces the quality of life (QoL) of patients. This study aimed to comprehensively explore the factors affecting QoL of RA patients to support patient-centered interventions.
Data were collected using self-reported questionnaires and medical records (DAS28, and disease-related characteristics) from 225 RA patients aged 19 years or older in the outpatient rheumatology department of a tertiary general hospital. Statistical analyses, including descriptive statistics, t-tests, ANOVA, Pearson correlation, and multiple regression analyses, were performed using SPSS 25.0.
The QoL of RA patients was moderately reduced, with an average of 52.99 (out of 80). The major factors affecting the QoL of RA patients were social support (β=.32, p<.001), depression (β=-.29, p<.001), perceived health status (β=.16, p<.001), and self-care behaviors (β=.15, p=.001). Higher social support, more positive perception of one's health, higher level of self-care behaviors, and lower level of depression were associated with higher QoL in RA patients.
This comprehensive and evidence-based approach is essential to address the multidimensional challenges of RA and improve the overall QoL of patients. Therefore, nursing strategies should prioritize strengthening social support, managing depression, improving perceived health status, and promoting self-care behaviors.
Keywords:
Arthritis, rheumatoid, Quality of life, Social support, Depression, Self-care, behavior키워드:
류마티스관절염, 삶의 질, 사회적 지지, 우울, 자가간호행위서 론
1. 연구의 필요성
류마티스관절염(Rheumatoid Arthritis, RA)은 윤활 관절의 만성 염증성 자가면역질환으로, 모든 연령대에서 발생할 수 있으나 주로 35~50세에 호발하는 것으로 알려져 있으며, 여성이 남성보다 2~3배 발병 가능성이 높다(Allen, Carville, & McKenna, 2018). RA의 주요 특징은 지속적인 치료에도 불구하고 완전한 관해가 어렵고, 관절의 변형과 질병의 재발이 잦아서, RA 환자들은 신체적 ‧ 심리적 고통이 증가한다(Malm et al., 2016; Xavier et al., 2019). RA는 조기 진단과 적극적인 치료를 통해 환자의 일상생활 기능을 유지하고 질병의 진행을 억제할 수 있는데, 치료가 지연되거나 적절한 관리가 이루어지지 않을 경우, 질환의 악화로 인해 관절 변형과 신체장애가 나타날 위험이 커진다(Xavier et al., 2019). 또한 통증이나 관절강직, 우울과 같은 동반 증상은 환자의 삶의 질을 현저히 저하시킬 수 있는데(Katchamart, Narongroeknawin, Chanapai, & Thaweeratthakul, 2019), RA 환자의 삶의 질은 일상생활과 사회활동 참여가 가능하고 신체적 기능과 자신의 삶을 관리하고 조절할 수 있는 포괄적 능력을 의미한다(Malm, Bergman, Andersson, Bremander, & Larsson, 2017; Santos, Duarte, Ribeiro, Cantista, & Vasconcelos, 2019). 이에 따라, 미국 류마티스학회 치료 지침에서는 RA 환자의 삶의 질 향상의 중요성을 강조하며, 치료 과정에서 환자의 삶의 질 수준을 적극 반영하도록 권고하며(England et al., 2023), 환자의 신체적 건강문제, 기능 상태, 증상 수준을 종합적으로 평가하여 치료 과정에 반영하는 포괄적 삶의 질을 제시한다(Tański, Dudek, & Adamowski, 2022; Xavier et al., 2019). RA 치료제의 획기적 발전과 조기 약물치료 권고로 환자의 통증, 관절 강직, 기능 수준, 염증 지표는 호전되었지만 환자들이 체감하는 주관적인 삶의 질은 크게 개선되지 않은 것으로 평가되고 있다(Xavier et al., 2019). 메타분석 결과에 의하면 RA 환자의 삶의 질 수준은 1점 만점에 평균 0.66점으로, 다른 만성질환자의 삶의 질과 비교하여 낮은 수준이다(Haridoss, Bagepally, & Natarajan, 2021). 따라서 RA 환자의 낮은 삶의 질 수준과 만성적 질병 경과, 관절 변형과 신체장애를 초래할 수 있는 질병 특성(Katchamart et al., 2019), 삶의 질의 다면적인 의미(Malm et al., 2017)를 고려할 때, 삶의 질 개선을 위한 구체적이고 적용 가능한 실무적 방안 모색이 필요하다. 이를 위해서 RA 환자의 삶의 질에 영향을 미치는 요인을 포괄적으로 탐색하는 것이 우선시된다.
Wilson과 Cleary (1995)의 삶의 질 개념 모델(Wilson & Cleary quality of life model, WCM)은 만성질환자의 삶의 질 관련 주요 요인을 개념화한 모델로써 환자와 관련된 실무 문제를 확인하고 문제 해결을 위한 방향 접근에 용이하다(Ojelabi, Graham, Haighton, & Ling, 2017). WCM에서 만성질환자의 삶의 질(Overall Quality of Life)은 개인의 전반적인 삶이 얼마나 행복하고 만족스러운지와 연관된 주관적인 안녕으로, 생물학적 ‧ 생리적 인자, 증상, 기능 상태, 전반적 건강지각과 같은 요인들의 영향을 받는 것으로 설명된다. WCM에서 생물학적 ‧ 생리적 인자, 증상, 기능 상태, 전반적 건강지각은 삶의 질에 영향을 미치며, 개인적 특성과 환경적 특성은 증상과 기능 상태, 전반적 건강지각과 삶의 질에 영향을 미칠 수 있다(Figure 1). 이에 본 연구에서는 WCM에서의 주요 요인 개념과 선행연구를 토대로 RA 환자의 삶의 질에 영향을 미치는 변수를 살펴보고자 한다. WCM의 주요 개념 수준은 먼저, 생물학적 ‧ 생리적 인자는 환자의 질병 진단이나 경과를 확인하고 추정할 수 있는 임상적 지표이다(Wilson & Cleary, 1995). RA에서 질병의 진단이나 질병 경과를 확인하고 추정할 수 있는 질병 활성도는 Disease Activity Score with 28-joint assessment (DAS28)가 대표적이며, DAS28은 환자의 전반적 질병 상태와 관절의 부종과 압통, 염증 수치 혈액검사의 통합적 지표이다(England et al., 2023). RA 환자의 질병 활성도 수준이 높을수록 신체적 증상을 포함한 심리적 문제를 유발하며, 삶의 질에 영향을 미친다(Katchamart et al., 2019). 증상은 환자의 신체적 증상뿐만 아니라 질병에 대한 두려움과 걱정의 심리 ‧ 정서적 상태를 포함한다(Wilson & Cleary, 1995). 의학의 발전으로 환자의 주요 통증, 관절 강직 증상은 조절되는 경향을 보이지만, RA의 다양한 질병 변화와 잦은 재발 양상은 환자에게 심리적 고통을 증가시킨다(Fakra & Marotte, 2021). 우울은 RA 환자의 대표적인 심리 ‧ 정서적 증상으로 환자의 독립적인 신체 활동과 기능을 제한하고 질병의 예후나 관리에 부정적 영향을 미치며(Fakra & Marotte, 2021; Santos et al., 2019), RA 환자의 삶의 질 관련 요인으로 꾸준히 보고 되고 있다. 이에 RA 환자의 우울증상을 우선적으로 고려하는 것이 필요하다. 기능 상태는 신체적 능력을 넘어 심리 ‧ 사회적 역할 수행과 개인의 과업 수행능력의 다양한 요소를 포함한다(Wilson & Cleary, 1995; Barber et al., 2019). RA로 인한 신체적 기능 장애는 회복이 어려운 경우가 많으며, 환자의 삶의 질 저하와 직결된다(Xavier et al., 2019). 기능 장애는 RA 환자의 많은 에너지와 근력을 소모시켜서, 일상생활 활동의 제한으로(Al-jabi, Seleit, Badran, Koni, & Zyoud, 2021) 사회적 관계나 의료 서비스에 대한 접근을 방해하며 삶의 질을 저하시킨다(Katchamart et al., 2019). 따라서 RA 환자는 치료 참여와 더불어 자신의 일상생활을 책임지고 관리하는 자가간호행위를 수행함으로써 기능 수준을 유지하고 증진하는 것이 필수적이다(Malm et al., 2016). 자가간호행위는 RA 환자의 삶의 질 향상을 위한 전략으로 권고되며(England et al., 2023), 환자의 관절 통증이나 휴식, 식사 조절과 자기관리를 포함한다(Jo, Oh, & Choe, 2000). 한편, 선행연구에서는 기능 상태를 주로 신체적 기능에 국한하여 사회적, 심리적 기능, 그리고 역할 수행에 대한 다면적인 접근이 부족하다는 한계가 있다(Barber et al., 2019). 만성질환인 RA에서 환자의 과업 수행능력인 자가간호행위의 중요성이 강조되고 있지만, 이에 대한 관심과 연구는 부족한 상황이다. 다음으로 전반적 건강지각은 환자가 자신의 건강 상태를 주관적으로 평가한 통합적 개념으로, 삶의 질을 예측할 수 있는 변수이다(Wilson & Cleary, 1995). 건강인식은 질병 증상과 기능 장애 수준, 그리고 심리적 상태, 생의 위기적 경험에 따라 개인의 기대와 현재 경험 간의 불일치를 반영할 수 있고, 자신의 건강 상태를 수용하고 낙관적으로 인식하는 경우 삶의 질 향상에 영향을 미친다(Kim & Sung, 2023).
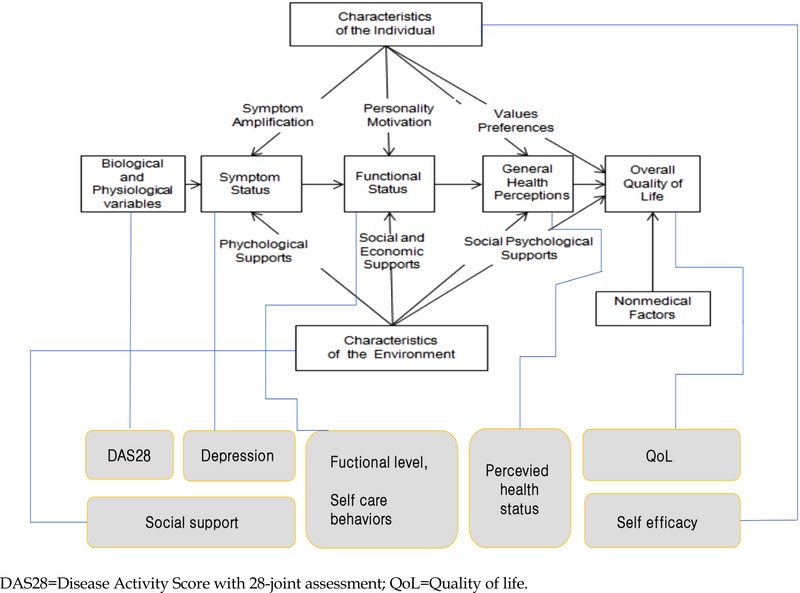
Theoretical foundation and conceptual framework of this study (Retrived from Wilson & Cleary (1995). Linking clinical variables with health-related quality of life. A conceptual model of patient outcomes. JAMA. 27(1), 59~65.).
또한 개인적 특성으로 관절염 증상 관리에 대한 자기효능감은 RA 환자가 평생 질병과 함께 동반적 삶을 살아 가는 데 있어서, 증상 조절과 질병 관리 과정의 필수적 요소로, 우울과 같은 부정적 심리상태를 조절하고 치료에 대한 적응력 향상으로 삶의 질을 개선할 수 있다(Suh, Lee, Kim, & Boo, 2022). 환경적 특성으로 사회적 지지는 문제 해결을 위한 가용 자원으로, 환자의 일상활동과 사회적 역할에 대한 외부 도움이나 관리를 의미하며, RA 환자의 통증에 대한 부정적인 기분과 감정을 완화할 수 있고 건강 관련 문제 위기의 극복과 적응 능력을 강화하고, 자기효능감을 증진시켜 삶의 질 개선에 영향을 미칠 수 있다(Kim & Sung, 2023; Suh et al., 2022).
이처럼 RA 환자의 삶의 질은 신체적, 심리 ‧ 사회적, 인지적 요인을 포함한 다양한 차원의 영향을 받는데, 선행연구에서는 RA 환자의 삶의 질에 영향을 미치는 요인과 관련하여 일부 국한된 변수로 제한하여 설명하거나 이론적 개념의 일부만을 적용하여(Al-jabi et al., 2021), 환자의 삶의 질 예측 요인을 다면적으로 탐색하지 못한 한계성이 있다. 더욱이 국내에서 RA 환자의 삶의 질 연구는 다른 만성질환과 비교하여 상대적으로 저조한 편이며, 자가간호행위와 관련된 RA 환자 대상의 국내 연구는 부족한 상황이다.
이에 본 연구는 WCM의 주요 요인이 환자의 삶의 질에 영향을 미치는 개념과 선행연구 고찰을 토대로 연구의 변수를 선정하였다. 연구의 주요 예측 변수로는 질병 활성도(생물학적 ‧ 생리적 인자), 우울(증상), 기능 수준, 자가간호행위(기능 상태), 건강인식(전반적 건강지각), 자기효능감(개인적 특성), 사회적 지지(환경적 특성)이다(Figure 1). 본 연구에서는 RA 환자의 삶의 질에 영향을 미치는 요인을 포괄적으로 탐색함으로써, 임상 실무에서 환자 중심의 문제 해결을 위한 구체적이고 실질적인 중재 방안의 근거를 위한 정보를 제공하고자 한다. 본 연구의 구체적인 목적은 다음과 같다.
· 대상자의 일반적 특성과 질병 관련 특성 및 그에 따른 삶의 질 차이를 파악한다.
· 대상자의 삶의 질과 질병 활성도, 우울, 기능 수준, 자가간호행위, 건강인식, 자기효능감, 사회적 지지 수준을 파악한다.
· 대상자의 질병 활성도, 우울, 기능 수준, 자가간호행위, 건강인식, 자기효능감, 사회적 지지와 삶의 질 간의 상관관계를 파악한다.
· 대상자의 삶의 질에 영향을 미치는 요인을 파악한다.
연구방법
1. 연구설계
본 연구는 RA 환자의 삶의 질에 영향을 미치는 주요 요인을 탐색하기 위한 횡단적 상관관계 연구이다.
2. 연구대상
본 연구는 S시 소재 일개 상급종합병원 류마티스 클리닉 외래에서 통원 치료 중인 RA 환자를 대상으로 하였다. 대상자 선정 기준은 만 19세 이상의 성인으로 류마티스내과 전문의로부터 RA 진단을 받은 자로 하였다. 제외 기준은 인지장애가 있거나, 정신과적 진단을 받은 자, 임신한 자로 하였다. RA는 가임기 여성에서 발생률이 높은 반면, 임신은 호르몬 변화와 신체적 변화로 삶의 질에 영향을 미칠 수 있기 때문이다(Lau & Yin, 2011).
적정수준의 연구대상자 수 산출을 위해 G*Power 3.1.1 프로그램을 이용하여 다중회귀분석을 기준으로 중간 효과 크기 f2=.15, 유의수준 .05, 예측 요인 수 20, 검정력 .90, 양측검정을 기준으로 요구되는 최소 대상자 수는 191명이었다. 탈락률 15%를 고려하여 총 225명에게 설문지를 배부하였고 배부된 설문지는 모두 회수되어 분석에 포함하였다.
3. 연구도구
본 연구의 측정도구는 도구 개발자와 번안자로부터 도구 사용 허락을 득한 후 구조화된 설문지를 사용하여 자료를 수집하였다. 설문 문항은 우울, 기능 수준, 자가간호행위, 건강인식, 자기효능감, 사회적 지지, 삶의 질과 일반적 특성이다. DAS28과 질병 관련 특성(질병 진단 기간, 의사에게 진단받은 동반 질환명, 임상 혈액검사 결과(류마티스 인자[Rheumatoid factor, RF], 항-순환 시트룰린화 펩타이드 항체[Anti-cyclic citullinated peptide Ab, ACCP Ab]), RA 투여 약물)은 설문이 완료된 환자의 의무기록을 연구자가 직접 검토하여 확인하였다.
삶의 질은 WHOQOL-BREF 도구(Harper et al., 1998)를 Min, Lee, Kim, Suh와 Kim (2000)이 번역한 한국판 WHOQOL-BREF를 이용하였다. 본 도구는 총 26문항으로 전반적 삶의 질과 건강상태에 대한 각각 1개 문항과 4개의 하부 영역 24문항으로 구성되어 있다. 하부 영역으로는 신체건강 영역 7문항, 심리 영역 6문항, 사회관계 영역 3문항, 환경 영역 8문항으로 각 문항은 1점 ‘전혀 아니다’에서 5점 ‘매우 많이 그렇다’의 5점 척도이다. WHOQOL-BREF 가이드라인(Harper et al., 1998)에 의해 점수를 산출하였고, 각 영역 점수의 범위는 4~20점이다. 본 도구의 전체 삶의 질 수준은 4개의 하부 영역 점수의 합으로 80점 만점이며(Min et al., 2000), 총점이 높을수록 삶의 질이 높음을 의미한다. 본 도구의 개발 시 Cronbach’s ⍺는 .90이었고 영역별 Cronbach’s ⍺는 신체건강 영역 .77, 심리 영역 .76, 사회관계 영역 .61, 환경 영역 .77이었다. 본 연구에서 전체 문항의 Cronbach’s ⍺는 .91이었고 영역별 Cronbach’s ⍺는 신체건강 영역 .80, 심리 영역 .82, 사회관계 영역 .70, 환경 영역 .83이었다.
질병 활성도(DAS28)는 28개의 관절 중 압통 관절 수(Tender joint count, TJC)와 부종 관절 수(Swollen joint count, SJC), 환자가 느끼는 질병 상태(general health, GH) 및 적혈구 침강 속도(Erythrocyte Sedimentation Rate, ESR mm/hr)를 이용하여 0.56×√TJC+0.28×√SJC+0.7×ln ESR+0.014×GH의 공식에 의해 산출한다(England et al., 2023). 본 연구에서 DAS28은 연구대상자의 설문 당일 류마티스내과 전문의가 환자 신체 사정을 통해 평가한 TJC와 SJC, GH와 ESR를 계산식에 의해 산출한 점수로 의무기록을 확인하였다. DAS28 점수가 높을수록 질병 활성도가 높음을 의미하며 DAS28의 점수가 5.1 이상일 경우 높은 질병 활성도, 3.2 이상 5.1 미만일 경우 중등도 질병 활성도, 2.6 이상 3.2 미만일 경우 낮은 질병 활성도, 그리고 2.6 미만은 관해 상태(Remission)로 분류한다(England et al., 2023).
우울은 Spitzer, Kroenke와 Williams (1999)이 개발한 Patient Health Questionnaire-9 (PHQ-9)를 Choi 등(2007)이 한국어로 번안한 도구를 사용하여 측정하였다. PHQ-9는 총 9문항으로 ‘전혀 그렇지 않다’ 0점에서 ‘거의 매일’ 3점의 4점 척도이다. 측정도구 산출 방식에 따라 총점의 범위는 0~27점으로 총점이 높을수록 우울 정도가 심함을 의미하며, 10점 이상인 경우 주요 우울 장애로 선별한다. 본 도구의 개발 시 신뢰도 Cronbach’s ⍺는 .90이었으며 본 연구에서 Cronbach’s ⍺는 .86이었다.
기능 수준은 Pincus, Swearingen과 Wolfe (1999)이 개발한 다차원 건강 평가 도구(Multidimensional Health Assessment Questionnaire, MDHAQ)를 Lee 등(2006)이 번역한 K-MDHAQ 도구의 기능 수준 평가 문항을 사용하여 측정하였다. 기능 수준은 신체적 기능 10문항과 심리적 조절 기능 3문항을 포함하여 13문항으로, 각 문항은 ‘어렵지 않게 할 수 있다’ 0점에서 ‘전혀 할 수 없다’ 3점의 4점 척도이다. 기능 수준 점수는 Pincus 등(1999)이 제시한 산출식에 의해 산출하며, 신체적 기능의 총점 범위는 0~10점이다. 심리적 조절 기능은 수면과 불안, 우울 등의 정서 조절과 관련된 3문항으로 심리적 조절 기능의 총점은 각 문항의 점수의 합에 1.1을 곱한 값으로 산출하며, 총점의 범위는 0~9.9점이다. 본 연구에서 기능 수준은 신체적 기능의 총점과 심리적 조절 기능의 총점을 합산 후 평균으로 산출하며 기능 수준의 총점 범위는 0~10점으로 총점이 높을수록 기능 장애가 있음을 의미한다. 본 도구의 개발 당시 신뢰도 Cronbach’s ⍺는 .79였으며 본 연구에서의 기능 수준의 Cronbach’s ⍺는 .88이었다.
자가간호행위는 Jo 등(2000)이 개발한 RA 환자 건강 행위 측정도구로 Park (2001)이 수정 ‧ 보완한 도구를 사용하여 측정하였다. 해당 도구는 긍정적 사고, 운동, 관절 보호(휴식), 통증 관리, 자기관리, 식이 조절, 대인관계 내용을 포함한 총 20문항으로 각 문항은 ‘전혀 하지 않는다’ 1점에서 ‘항상 한다’ 4점의 4점 척도이다. 총점의 범위는 20~80점까지로, 점수가 높을수록 자가간호행위 수준이 높음을 의미한다. 본 도구의 개발 당시 신뢰도 Cronbach’s ⍺는 .90이었고, 본 연구에서 Cronbach’s ⍺는 .86이었다.
건강인식은 Speake, Cowart와 Pellet (1989)이 개발한 Perceived Health Status (PHS)를 Hwang (2000)이 한국어로 번안한 도구를 사용하여 측정하였다. PHS는 총 3문항으로 ‘매우 나쁘다’ 1점에서 ‘매우 좋다’ 5점의 5점 척도이다. 총점의 범위는 3~15점으로, 총점이 높을수록 자신의 건강을 긍정적으로 인식하는 건강인식이 높음을 의미한다. 본 도구의 개발 당시 신뢰도 Cronbach’s ⍺는 .85였으며, 본 연구에서 Cronbach’s ⍺는 .83이었다.
자기효능감은 Lorig, Chastain, Ung, Shoor와 Holman (1989)이 개발한 Arthritis Self-Efficacy Scale을 Suh 등(2022)이 한국어로 번안한 도구를 사용하여 측정하였다. 관절염 증상 관리에 대한 자기효능감(Arthritis Self-Efficacy Scale)은 Self-Management Resource Center site에 연구 및 교육용으로 공개되어 별도의 승인 없이 무료로 사용할 수 있다(Lorig et al., 1989). 관절염 증상 관리에 대한 자기효능감을 묻는 8문항에 대해 ‘매우 불확실함’ 1점에서 ‘매우 확실함’ 10점의 10점 척도이다. 총점의 범위는 8~80점으로 총점이 높을수록 관절염 증상 관리에 대한 자기효능감이 높음을 의미한다. 본 도구의 개발 당시 신뢰도 Cronbach’s ⍺는 .92였고, 본 연구에서 Cronbach’s ⍺는 .94였다.
사회적 지지는 Sherbourne와 Stewart (1991)이 개발한 Medical Outcome Study Social Support Survey (MOS-SSS)를 Lim (2002)이 번안한 도구를 사용하여 측정하였다. MOS- SSS는 총 19문항으로 4개 하위 영역으로 되어 있다. 하위 영역 중 정서 ‧ 정보적 지지는 8문항, 물질적 지지는 4문항, 애정적 지지는 3문항, 긍정적 사회 상호작용은 4문항으로 되어 있다. ‘전혀 없다’ 1점에서 ‘항상 있다’ 5점의 5점 척도이다. MOS-SSS의 하부영역은 Sherbourne와 Stewart (1991)이 제시한 산출식에 의해 산출하며, 총점은 0~100점으로 변환하고 총점이 높을수록 사회적 지지 정도가 높음을 의미한다. 본 도구 개발 당시 전체 신뢰도 Cronbach’s ⍺는 .97이었고, 본 연구에서 전체 신뢰도 Cronbach’s ⍺는 .97이었다.
4. 자료수집
본 연구의 자료수집기간은 2023년 8월부터 2024년 7월까지였으며, 경기도 S시에 소재한 일개 상급종합병원에서 해당 기관 관련 부서의 동의를 받고 진행하였다. 먼저 류마티스내과 전문의에게 연구대상자 선정 및 제외 기준을 설명하고 연구목적에 부합하는 환자 명부와 외래 진료 일정을 제공받았다. 그 후 연구자는 외래 진료 대기 중인 대상자에게 연구 과정에 대해 충분한 설명을 하였고, 설명 내용을 충분히 이해하고 자발적으로 참여 의사를 밝힌 대상자에게 서면 동의를 받았다. 서명을 받은 동의서 원본 1부는 연구자가 보관하고, 복사된 동의서 1부와 연구 설명문은 대상자에게 제공하였다. 연구자는 설문 참여에 동의한 대상자에게 설문지 작성 방법을 설명한 후 설문지를 배부하고 대상자에게 충분한 시간을 준 후 대상자가 설문 문항지에 직접 자가 응답하도록 하였다. 대상자가 설문지를 작성하는 시간은 20~25분 정도 소요되었고, 대상자는 설문 작성을 완료 후 설문지를 직접 밀봉하여 제출하였다. 연구자는 설문 작성이 완료된 대상자의 전자의무기록 열람을 통하여, DAS28 (TJC, SJC, GH, ESR)과 질병 관련 특성으로 질병 진단 시기와 의사가 진단한 동반 질환, 혈액검사 결과(RF, ACCP Ab), RA 투여 약물 내역을 확인하여 작성 서식에 기록하였다. 연구자는 설문을 완성한 대상자에게 소정의 답례품을 제공하였다.
5. 자료분석
본 연구의 분석은 IBM SPSS/WIN 25.0 프로그램을 이용하여 분석하였다. 대상자의 일반적 특성과 질병 관련 특성, 주요 예측 변수, 삶의 질은 실수와 백분율, 평균과 표준편차로 분석하였다. 일반적 특성과 질병 관련 특성에 따른 삶의 질 차이는 t-test와 ANOVA를 이용하여 분석하고, 사후 검정은 Scheffé test를 실시하였다. 대상자의 삶의 질과 연구 주요 예측 변수 간의 상관관계는 Pearson correlation coefficients로 분석하였다. 삶의 질에 영향을 미치는 요인은 위계적 다중회귀분석(Hierarchical multiple regression analysis)을 이용하였다.
6. 윤리적 고려
윤리적 고려를 위해 A대학병원 기관 연구 윤리심의위원회의 승인(AJOUIRB-SB-2023-366)을 받은 후 해당 기관 관련 부서의 협조를 구하고 대상자 표집을 하였다. 연구자는 대상자에게 연구목적 및 방법과 선정기준, 연구참여에 대한 익명성 보장, 자발적인 연구참여 등을 대상자가 이해하도록 충분히 설명하였다. 연구참여자가 설문 진행 중이라도 연구참여를 원하지 않으면 철회가 가능하며, 참여 중지를 하여도 진료 등에 전혀 영향을 주지 않음을 설명한 후, 연구에 대해 이해하고 참여에 동의한 자를 대상으로 서면 동의서를 받았다. 연구대상자의 정보는 연구자만 열람할 수 있고 연구목적 이외에는 사용하지 않으며, 연구 동의서와 설문지는 잠금장치가 있는 연구자의 개인 문서함에 보관하며, 개인정보 및 사생활 보호를 위해 설문은 코드화 암호 처리되고, 수집된 자료는 연구 종료 후 3년간 보관 후 폐기 예정임을 설명하였다.
연구결과
1. 대상자의 일반적 특성과 질병 관련 특성
대상자의 일반적 특성과 질병 관련 특성은 Table 1과 같다. 대상자의 나이는 평균 54.5±11.2세로 74.3%가 50세 이상이었다. 교육 수준은 대학 졸업 이상이 102명(45.3%), 직업이 있는 대상자가 143명(63.6%), 가구 월수입은 400만원 이상이 135명(60.0%)이었다. 질병 관련 특성에서 RF 양성은 144명(64.0%), ACCP Ab는 연구대상자 중 196명이 시행하였고 양성은 133명(67.9%)이었다. 질병 진단 기간은 평균 9.5±6.4년으로 10년 초과가 95명(42.2%)이었다. 동반 질환이 있는 대상자는 126명(56.0%)이었다. 동반 질환은 의사로부터 질병 진단을 받은 진단명으로 고혈압, 당뇨병, 심장질환, 이상지질혈증, 골다공증, 갑상샘 질환이었다. 대상자의 항류마티스 약물 처방은 고식적 항류마티스제(conventional synthetic Disease-Modifying Anti-rheumatic Drugs, csDMARDs)와 생물학적 항류마티스제(biologic DMARDs, bDMARDs), 표적 항류마티스 제(targeted synthetic DMARDs, tsDMARDs)로 구분하였다. RA 약물 투여는 병용투여로 Oral corticosteroid는 140명(62.2%), csDMARDs은 211명(93.8%), b/tsDMARDs은 35명(15.6%)이었다.
2. 대상자의 일반적 특성과 질병 관련 특성에 따른 삶의 질 차이
대상자의 일반적 특성과 질병 관련 특성에 따른 삶의 질 차이는 Table 1과 같다. 일반적 특성에 따른 삶의 질 차이를 살펴보면, 교육 수준에 따른 삶의 질은 대학 졸업 이상인 대상자가 54.83±8.90점으로 고졸 이하 대상자(51.47±7.90)보다 높았고, 통계적으로 유의한 차이를 보였다(t=-3.00, p=.003). 직업에 따른 삶의 질은 직업이 있는 대상자의 경우 54.41±7.64점으로 직업이 없는 대상자보다 삶의 질이 높아 유의한 차이를 보였다(t=3.20, p=.002). 가구 월수입에 따른 삶의 질은 400만원 이상 대상자의 삶의 질이 55.26±7.62점으로 400만원 미만 대상자보다 삶의 질이 높아 유의한 차이를 보였다(t=-5.17, p<.001). 질병 관련 특성에 따른 삶의 질 차이를 살펴보면, 질병 진단 기간에 따른 삶의 질은 질병 진단 기간이 5년 이하인 대상자가 54.54±7.82점으로 질병 진단 기간이 10년을 초과한 대상자 51.11±8.79점보다 높아 유의한 차이를 보였다(F=4.20, p=.016). 동반 질환에 따른 삶의 질은 동반 질환이 없는 대상자는 52.01±9.52점으로 동반 질환이 있는 대상자보다 삶의 질이 높아 유의한 차이를 보였다(t=-2.77, p=.006).
3. 대상자의 삶의 질과 주요 연구 변수 수준
대상자의 삶의 질 수준과 주요 연구 변수 수준은 Table 2와 같다. 삶의 질 수준의 전체 총점은 80점 만점에 52.99±8.52점이며, 삶의 질 하위 영역별 점수는 각 20점 만점에 신체건강 영역은 평균 13.15±2.55점, 심리 영역은 평균 13.00±2.68점, 사회관계 영역은 평균 13.42±2.49점이었고, 환경 영역은 평균 13.42±2.47점이었다. 연구 주요 변수 수준은 질병 활성도는 평균 2.43±1.05점이었고, DAS28 점수가 2.6 미만으로 관해 상태는 132명(58.7%)이었다.
우울은 평균 6.38±5.02점(27점 만점)이며 10점 이상은 53명(23.6%)이었다. 기능 수준은 평균 1.62±1.40점(10점 만점), 자가간호행위는 평균 55.30±9.04점(80점 만점), 건강인식은 평균 9.15±2.43점(15점 만점), 자기효능감은 평균 54.00±13.32점(80점 만점), 사회적 지지의 총 평균은 71.01±21.22점(100점 만점)이었다.
4. 대상자의 삶의 질과 주요 변수 간 상관관계
대상자의 삶의 질과 연구 주요 변수 간 상관관계 분석 결과는 Table 3과 같다. 질병 활성도(r=-.18, p=.006), 우울(r=-.66, p<.001), 기능 수준(r=-.65, p<.001)은 통계적으로 유의한 음의 상관관계를 보였다. 자가간호행위(r=.39, p<.001), 건강인식(r=.50, p<.001), 자기효능감(r=.49, p<.001), 사회적 지지(r=.63, p<.001)는 통계적으로 유의한 양의 상관관계를 보여, 자가간호행위, 건강인식, 자기효능감, 사회적 지지 수준이 높을수록 삶의 질 수준이 높은 상관관계를 보였다. 추가적으로 독립 변수 간의 상관관계가 0.8 이상이면 독립 변수 간의 높은 상호 관련으로 인하여 종속변수에 미치는 각각의 영향을 구분하기 어려운 상황을 의미하는 다중공선성의 문제를 제기할 수 있는데, 본 연구에서는 독립 변수 간의 상관계수의 절댓값이 모두 0.8 미만이었다.
5. 대상자의 삶의 질에 영향을 미치는 요인
대상자의 삶의 질에 영향을 미치는 요인을 확인하기 위해 선행된 단변량 분석에서 유의수준 .05 미만에서 통계적으로 유의한 변수를 예측 요인에 포함하여 위계적 회귀분석을 실시한 결과는 Table 4와 같다. 일반적 특성과 질병 관련 특성에 따른 삶의 질 차이 분석 결과 유의수준 .05 이하에서 통계적으로 유의한 변수는 교육 수준, 직업 유 ‧ 무, 가구 월수입, 질병 진단 기간, 동반 질환 유 ‧ 무로 모형 1에서는 이 변수들을 투입하였다. 모형 2에는 삶의 질과 유의한 상관관계를 보인 변수들을 투입하여 회귀분석을 실시하였다. 본 연구의 분석에 앞서 회귀분석에 적절한 통계학적 가정을 확인하였다. 잔차의 산점도를 분석한 결과 잔차의 분포는 0을 중심으로 고르게 퍼져 있어서 모형의 선형성과 등분산성 가정을 만족하였고, 회귀 표준화 잔차 P-P 도표를 이용한 검정 결과 잔차가 45도 직선에 근접하여 오차의 정규성 충족과 정규 분포를 이루었다. 한편 Durbin-Watson 통계량은 2.05로 2에 근사한 값으로 잔차의 독립성 가정을 만족하였고, 공차 한계(Tolerance, TOL)는 모두 0.1 이상, 분산팽창지수(Variance Inflation Factor, VIF)는 10 미만으로 다중공선성 문제는 없었다. 분석 결과, 모형 1은 통계적으로 유의하였으며(F=7.92, p<.001), 삶의 질 변량을 16.0%(Adjusted R2=.16) 설명하였다(Model 1). 일반적 특성과 질병 관련 특성에서 삶의 질에 통계적으로 유의한 영향을 미치는 요인은 직업 유 ‧ 무와 가구 월수입으로 직업이 있는 환자가 직업이 없는 환자에 비하여 상대적으로 삶이 질이 높았고(β=.18, p=.005), 가구 월수입이 400만원 이상인 환자가 400만원 미만인 환자에 비해 상대적으로 삶이 질이 높았다(β=.29, p<.001). 모형 1에 삶의 질과 유의한 상관관계를 보인 변수를 투입하는 모형 2는 통계적으로 유의하였으며(F=39.88, p<.001), 환자의 삶의 질 변량을 69.0%(Adjusted R2=.69) 설명하였다. 모형 1에 비하여 모형 2의 R2 변화량은 53.0%로 유의하게 증가하였다(Model 2). RA 환자의 삶의 질에 영향을 미치는 통계적으로 유의한 변수는 사회적 지지(β=.32, p<.001), 우울(β=-.29, p<.001), 건강인식(β=.16, p<.001), 자가간호행위(β=.15, p=.001) 순이었다. RA 환자의 삶의 질은 사회적 지지가 높고, 건강인식 수준이 높고, 자가간호행위 수준이 높고, 그리고 우울이 낮을수록 삶의 질이 높았다.
논 의
RA 환자의 삶의 질 수준은 단순히 신체적 상태뿐만 아니라 심리 ‧ 사회적, 인지적 요인을 포함하는 다차원적 개념으로, Santos 등(2019)은 RA 환자의 삶의 질을 심리적 영역과 신체적 건강이 조화를 이루는 상태로 평가하였다. 국내 여성 RA 환자 대상의 Kim과 Sung (2023)의 연구에서 삶의 질 수준은 130점 만점 기준 평균 80점이었고, 국외 연구에서 삶의 질 수준은 100점 만점 기준 62.8점(Tański et al., 2022)으로 본 연구대상자의 삶의 질 수준은 선행연구(Kim & Sung, 2023; Tański et al., 2022)와 유사하거나 낮았다. 삶의 질 하부 영역은 신체건강 영역과 심리 영역, 사회관계 영역, 환경 영역으로 보았다. 삶의 질 하부 영역 수준을 살펴보면, 본 연구대상자는 심리 영역이 가장 낮았는데, Tański 등(2022)의 연구에서는 신체건강 영역이 평균 8.6점으로 가장 낮은 반면, 심리 영역은 평균 14.2점의 높은 수준으로 차이를 보였다. 이러한 이유는 연구대상자의 신체 기능 수준과 나이, 질병 활성도에 따른 것으로 생각된다. 본 연구대상자의 기능 수준은 대부분 일상적인 생활이 가능하였지만, Tański 등(2022)의 연구대상자는 신체적 장애 능력의 중앙값이 10.1점으로, 비교적 신체적 장애 위험 수준이 높았기 때문으로 해석할 수 있다. 반면, 본 연구대상자의 삶의 질 하위 영역 중 신체건강 영역의 수준이 높았음에도 불구하고, 심리 영역의 삶의 질 수준은 Tański 등(2022)의 연구와 비교하여 낮았다. 본 연구결과에서 객관적 지표인 질병 활성도 수준은 78.3%가 관해 상태에서 낮은 질병 활성도 상태였으며, 기능 수준은 대부분 양호한 수준이었음에도, 삶의 질 수준은 낮은 것으로 나타났다. 이러한 결과는 RA 환자의 삶의 질 개선을 위한 전략으로 대상자의 상황과 심리 영역에 초점을 맞춘 삶의 다면적 영역의 조화가 필요한 근거라고 생각한다.
본 연구에서는 WCM의 개념을 중심으로 RA 환자의 삶의 질에 영향을 미치는 요인을 살펴보았다. 분석 결과 RA 환자의 삶의 질에 영향을 미치는 유의한 변수 중 영향력이 가장 큰 변수는 사회적 지지였으며, 우울, 건강인식, 자가간호행위 순이었다. 먼저, 사회적 지지가 높을수록 삶의 질이 높았는데, 이는 사회적 지지가 RA 환자의 삶의 질에 영향을 미치는 요인으로 보고한 Kim과Sung (2023)의 연구결과와 유사하다. 사회적 지지는 연구대상자의 의료 환경이나, 질병 증상 수준, 나이, 질병 진단 기간과 관계가 있을 것으로 생각한다. 본 연구대상자는 상급종합병원 외래에 등록되어 있어서, 대상자의 중등도 수준이 높았을 것으로 추정되는 반면, 질병 증상 완화를 위해 주변 자원의 지지와 의료 시스템 자원 활용이 높았을 것으로 판단한다. 이는 대상자의 대부분이 질병 활성도가 낮은 수준이었고, 3~4개월 간격으로 의료기관을 정기적으로 방문하여 추적 관찰하는 의료 환경 시스템의 영향으로 해석할 수 있다. 반면, Kim과 Sung (2023)의 대상자는 82%가 환우회 카페 대상자로 지역사회에서 표집이 되어 지속적인 관리 정도나 질병 활성도 수준을 확인할 수 없었다. 또한 본 연구대상자 나이는 평균 54.5세로 50세 이상의 대상자가 74.3%였고, 질병 진단 기간이 평균 9.5년으로 10년 초과 대상자가 42.2%였다. 이와 비교하면 Kim과 Sung (2023)의 연구대상자 나이는 평균 47.2세로 50세 이상의 대상자가 41%이고 질병 진단 기간 평균은 제시하지 않았지만, 10년 이상의 대상자가 38.7%였다.
우울은 본 연구대상자의 삶의 질에 부정적 영향을 미치는 요인으로, 우울 수준이 높을수록 환자의 삶의 질을 떨어뜨린다고 보고한 선행연구결과(Kim & Sung, 2023; Suh et al., 20221)와 유사하였다. 우울은 RA 환자에서 질병의 불확실성과 지속적 치료에도 관해가 확실하지 않은 질병 과정으로 증가하며 (Fakra & Marotte, 2021), RA 환자의 자기효능감을 감소시키고 치료 이행 수준을 감소시킬 수 있다(Suh et al., 2022). 즉, 우울은 RA 환자의 삶의 질에 장기적으로 부정적인 영향을 미치는 요인이다. 이에 의료진은 진료 중에 환자의 기분이나 감정의 변화에 대해 질문하고 우울을 사정하여 RA 환자의 정신 건강을 조기에 평가하는 것이 중요하다. 또한 대상자의 생각과 행동의 변화를 위한 심리 치료의 지속적인 연계 방안도 구축할 필요가 있다. 본 연구대상자의 우울 수준은 전문의 연계가 필요한 대상자가 23.6%로 4명 중 1명 수준이었는데, 임상 현장에서 RA 환자의 우울을 조기에 사정하고, 관리가 필요한 대상을 선별하는 적극적 개선 노력을 기울인다면, 이들의 삶의 질을 향상할 수 있을 것으로 기대한다.
건강인식은 삶의 질에 영향을 미치는 요인으로, 본 연구결과는 Kim과 Sung (2023)의 연구와 일치하였다. 본 연구대상자의 건강인식 수준은 동일한 도구로 측정한 Kim과 Sung (2023)의 연구결과보다 높았는데, 이러한 차이는 RA 환자의 기능 수준은 신체 ‧ 사회적 역할, 심리적 상태와 질병 활성도 수준에 영향을 받을 수 있고, 건강 인식에도 영향을 미치기 때문이다 (Al-jabi et al., 2021; Katchamart et al., 2019). 환자의 건강인식이 좋을수록 자신의 건강 상태를 있는 그대로 수용하고 낙관적으로 평가하며, 건강인식은 환자의 삶의 질에 영향을 미친다 (Kim & Sung, 2023). 본 연구대상자의 기능 수준은 대부분이 일상생활을 독립적으로 수행할 수 있는 양호한 기능 수준 상태로 해석할 수 있으며, 상급종합병원에서 정기적인 진료로 의료진의 주기적인 건강 평가와 증상에 따른 관리, 지속적인 약물치료의 병행으로 환경적 ‧ 정서적 지지가 영향을 미쳤을 것으로 생각한다. 따라서 대상자의 신체적 ‧ 심리적 증상을 관리하고 조절하기 위한 다양한 사회적 지지 자원을 통합하고 강화할 수 있는 포괄적 중재 프로그램을 적용하고 건강인식 수준을 높임으로써 삶의 질을 향상할 필요가 있다.
자가간호행위는 대상자의 삶의 질에 영향을 미치는 요인으로 자가간호행위 수준이 높을수록 환자의 삶의 질이 향상되었다. RA 환자를 대상으로 삶의 질 관련성을 보고한 연구가 제한적이지만, 자가간호행위는 RA 환자가 평생 질병과 함께 살아가는 과정속에서 지속해야(England et al., 2023)할 과제 중 하나이다. 또한 대상자의 사회 ‧ 경제적 수준은 식이조절이나 자기관리, 휴식과 운동의 자가간호행위에 영향을 미치는데, 본 연구대상자의 교육 수준과 가구 월수입에 따른 삶의 질 수준의 차이가 유의하여 자가간호행위에 영향을 미쳤을 것으로 해석한다. 이에 의료진은 임상 현장에서 환자의 사회적 ‧ 경제적 상황을 고려한 개인별 증상 관리, 감정 조절, 식이요법, 운동요법 등을 포함한 자가간호행위를 개발하여 교육하고, 맞춤형 프로그램을 기획하며 대상자의 자가간호행위 증진에 대한 지속적인 관심과 노력이 필요할 것으로 생각한다.
한편, 본 연구에서 질병 활성도와 기능 수준, 자기효능감은 RA 환자의 삶의 질에 영향을 미치는 유의한 요인이 아니었는데, 이는 일부 선행연구결과와 차이를 보인다. 본 연구대상자의 질병 활성도 수준이나 약물 수준 측정의 정기적인 모니터링, 사회적 자원의 활용이 환자의 낮은 질병 활성도 수준과 증상 관리에 대한 자신감, 기능 상태에 장기적으로 영향을 미쳤기 때문으로 유추한다. 주요 논의한 연구 변수 외에도 가구 월수입은 연구대상자의 삶의 질에 유의한 영향을 미치는 요인이었는데, 이는 대상자의 직업이나 고용 여부가 삶의 질에 영향을 미치는 요인으로 보고한 선행연구(Al-jabi et al., 2021)와 유사한 결과로 RA 환자의 사회 ‧ 경제적 수준은 심리적 상태에 영향을 미칠 뿐만 아니라, 치료와 의료 비용에 대한 심적 부담에 영향을 미칠 수 있다(Malm et al., 2017).
본 연구결과는 임상 실무에서 환자 관점의 통합적 이해를 바탕으로 RA 환자의 심리 ‧ 사회적 요인과 정기적인 포괄적 평가의 중요성, 삶의 질 개선의 필요성을 제시하였다. 특히, 환자 중심 간호를 위한 연구설계의 이론적 근거를 바탕으로 RA 환자의 삶의 질 개선과 신체 ‧ 심리적, 사회 ‧ 경제적 요소를 반영한 문제 기반 학습의 통합적 교육 프로그램 개발 필요성에 대한 정보를 제공하였다. 또한 이론적 기틀의 다면적 개념 요소를 반영함으로써 RA 환자에 대한 자가간호행위 실무 지침의 실천적 근거를 제공했다는 점에서 그 가치가 있다. 본 연구결과를 바탕으로 RA 환자의 삶의 질 개선을 위하여 우울을 조기에 선별하기 위한 시스템을 구축하여 환자를 관리하고, 통합적인 사회적 지지 개입 전략으로 대상자의 정서 ‧ 인지 ‧ 심리적 지원 방안이 촉구된다. 더욱이 장기적 관리를 촉진하기 위하여 건강인식을 강화하고 실무 중심적인 개인별 맞춤 자가간호중재를 고려할 필요가 있다. 이 과정에서 임상 현장 간호사는 RA 환자를 위한 옹호자, 연구자, 교육자, 조정 ‧ 중재자로서의 전문적 역할을 수행하기 위한 노력이 필요하다. 반면, 본 연구의 제한점으로는 일개 상급종합병원 류마티스내과에 등록된 환자로, 지역사회 대상의 환자나 1 ‧ 2차 의료기관의 환자에게 연구결과를 적용하기에는 일부 어려움이 있고, 횡단적 조사연구로써 RA 환자의 삶의 질에 영향을 미치는 요인에 대한 변수들 간의 인과성을 확인하지 못하였기에 질병 진행에 따른 삶의 질 변화에 대해 평가하지 못하였다. 이상의 연구결과에 근거하여 다음과 같이 제언하고자 한다. 첫째, RA 환자의 삶의 질에 영향을 미치는 요인과 질병 진행 과정을 반영한 종단적 연구를 제언한다. 둘째, RA 환자의 다수는 지역사회와 1 ‧ 2차 의료기관으로 이동하여 분포하고 있으므로, 다양한 의료기관과 지역사회를 포함한 다기관 반복 연구를 제언한다. 셋째, RA 환자의 삶의 질에 영향을 미치는 유의한 요인 변수인 사회적 지지와 우울, 건강인식, 자가간호행위 간의 삶의 질 구조 모형을 구축하고 검증하는 지식적 범위의 확장을 제언한다. 넷째, RA 환자의 우울 관리와 사회적 지지, 자가간호행위, 건강인식을 강화할 수 있는 통합적 중재 프로그램 개발과 효과 검증 연구를 제언한다.
결 론
RA 환자의 삶의 질은 신체적, 심리적, 사회 ‧ 경제적, 환경적 영역을 포함하는 다차원적 개념으로, 단순히 신체 증상 조절, 염증 완화, 혹은 일부 기능 등의 객관적 지표 향상만으로는 충분히 개선되기 어렵다. 이는 삶의 질이 다양한 요인과 여러 영역 간의 복합적 상호작용에 영향을 받기 때문이다. RA 환자의 삶의 질 수준은 사회적 지지가 높고, 건강인식과 자가간호행위 수준이 높으며, 우울 수준이 낮을수록 높았다. 이에 본 연구결과를 근거로 RA 환자의 삶의 질을 향상하기 위한 간호 전략 수립이 필요하다. 따라서 임상 실무에서 대상자의 삶의 질에 영향을 미치는 긍정적 요인을 강화하고 실천적인 간호중재 개발의 적용으로 RA 환자의 삶의 질 향상에 기여할 수 있을 것이다.
Acknowledgments
이 논문은 제1저자 서미숙의 박사학위논문을 수정하여 작성한 것임.
This article is a revision of the first author's doctoral thesis from Ajou University.
CONFLICTS OF INTEREST
The authors declared no conflicts of interest.
References
-
Al-jabi, S. W., Seleit, D. I., Badran, A., Koni, A., & Zyoud, S. E. H. (2021). Impact of socio-demographic and clinical characteristics on functional disability and health-related quality of life in patients with rheumatoid arthritis: A cross-sectional study from Palestine. Health and Quality of Life Outcomes, 19(1), 1-12.
[https://doi.org/10.1186/s12955-021-01874-x]

-
Allen, A., Carville, S., & McKenna, F. (2018). Diagnosis and management of rheumatoid arthritis in adults: Summary of updated NICE guidance. British Medical Journal, 362.
[https://doi.org/10.1136/bmj.k3015]

-
Barber, C. E., Zell, J., Yazdany, J., Davis, A. M., Cappelli, L., Ehrlich Jones, L., et al. (2019). 2019 American College of Rheumatology recommended patient-reported functional status assessment measures in rheumatoid arthritis. Arthritis Care & Research, 71(12), 1531-1539.
[https://doi.org/10.1002/acr.24040]

- Choi, H. S., Choi, J. H., Park, K. H., Joo, K. J., Ga, H., Ko, H. J., et al. (2007). Standardization of the Korean Version of Patient Health Questionnaire-9 as a Screening Instrument for major depressive disorder. Journal of the Korean Academy of Family Medicine, 28(2), 114-119.
-
England, B. R., Smith, B. J., Baker, N. A., Barton, J. L., Oatis, C. A., Guyatt, G., et al. (2023). 2022 American College of Rheumatology Guideline for exercise, rehabilitation, diet, and additional integrative interventions for rheumatoid arthritis. Arthritis Care & Research, 75(8), 1299-1311.
[https://doi.org/10.1002/art.42507]

-
Fakra, E., & Marotte, H. (2021). Rheumatoid arthritis and depression. Joint Bone Spine, 88(5), 105200.
[https://doi.org/10.1016/j.jbspin.2021.105200]

-
Haridoss, M., Bagepally, B. S., & Natarajan, M. (2021). Health-related quality of life in rheumatoid arthritis: Systematic review and meta-analysis of Euro QoL (EQ-5D) utility scores from Asia. International Journal of Rheumatic Diseases, 24(3), 314-326.
[https://doi.org/10.1111/1756-185X.14066]

-
Harper, A., Power, M., Orley, J., Herrman, H., Schofield, H., Murphy, B., et al. (1998). Development of the World Health Organization WHOQOL-BREF Quality of Life Assessment. Psychological Medicine, 28(3), 551-558.
[https://doi.org/10.1017/S0033291798006667]

- Hwang, M. H. (2000). A structural model of self-care and well-being in the elderly. Unpublished doctoral dissertation, Kyungpook National University, Daegu.
-
Jo, K. H., Oh, W. O., & Choe, J. Y. (2000). Development of a health behavior assessment scale of patients with rheumatoid arthritis. Journal of Korean Academy of Nursing, 30(5), 1333-1346.
[https://doi.org/10.4040/jkan.2000.30.5.1333]

-
Katchamart, W., Narongroeknawin, P., Chanapai, W., & Thaweeratthakul, P. (2019). Health-related quality of life in patients with rheumatoid arthritis. BMC Rheumatology, 3(1), 1-8.
[https://doi.org/10.1186/s41927-019-0080-9]

-
Kim, B., & Sung, M. H. (2023). Health-related quality of life in female patients with reumatoid arthritis: A structural equation model. Korean Journal of Women Health Nursing, 29(2), 91-103.
[https://doi.org/10.4069/kjwhn.2023.06.05]

-
Lau, Y., & Yin, L. (2011). Maternal, obstetric variables, perceived stress and health-related quality of life among pregnant women in Macao, China. Midwifery, 27(5), 668-673.
[https://doi.org/10.1016/j.midw.2010.02.008]

-
Lee, S. S., Park, M. J., Yoon, H. J., Park, Y. W., Park, I. H., & Park, K. S. (2006). Evaluating the Korean version of the multidimensional health assessment questionnaire in patients with rheumatoid arthritis. Clinical Rheumatology, 25, 353-357.
[https://doi.org/10.1007/s10067-005-0049-5]

- Lim, M. K. (2002). The Relationship between social support and health in some urban low-income populations. Unpublished master's thesis, Seoul National University. Seoul.
-
Lorig, K., Chastain, R. L., Ung, E., Shoor, S., & Holman, H. R. (1989). Development and evaluation of a scale to measure perceived self efficacy in people with arthritis. Arthritis Rheumatology, 32(1), 37-44.
[https://doi.org/10.1002/anr.1780320107]

-
Malm, K., Bergman, S., Andersson, M. L., Bremander, A., & Larsson, I. (2017). Quality of life in patients with established rheumatoid arthritis: A phenomenographic study. SAGE Open Medicine, 5, 1-8.
[https://doi.org/10.1177/2050312117713647]

-
Malm, K., Bremander, A., Arvidsson, B., Andersson, M. L. E., Bergman, S., & Larsson, I. (2016). The influence of lifestyle habits on quality of life in patients with established rheumatoid arthritis-A constant balancing between ideality and reality. International Journal of Qualitative Studies on Health and Well-Being, 11(1), 30534.
[https://doi.org/10.3402/qhw.v11.30534]

- Min, S. K., Lee, C. I., Kim, K. I., Suh, S. Y., & Kim, D. K. (2000). Development of Korean version of WHO quality of life scale abbreviated version (WHOQOL-BREF). Journal of Korean Neuropsychiatric Association, 39(3), 571-579.
-
Ojelabi, A. O., Graham, Y., Haighton, C., & Ling, J. (2017). A systematic review of the application of Wilson and Cleary health-related quality of life model in chronic diseases. Health and Quality of Life Outcomes, 15, 1-15.
[https://doi.org/10.1186/s12955-017-0818-2]

- Park, I. H. (2001). The effect of capacity enhancement education program on capacity enhancement status, health status, and self-care behavior of patients with rheumatoid arthritis. Unpublished doctoral dissertation, Chung-Ang University, Seoul.
-
Pincus, T., Swearingen, C., & Wolfe, F. (1999). Toward a multidimensional health assessment questionnaire (MDHAQ): Assessment of advanced activities of daily living and psychological status in the patient-friendly health assessment questionnaire format. Arthritis & Rheumatism: Official Journal of The American College of Rheumatology, 42(10), 2220-2230.
[https://doi.org/10.1002/1529-0131(199910)42:10<2220::AID-ANR26>3.0.CO;2-5]

-
Santos, I., Duarte, N., Ribeiro, O., Cantista, P., & Vasconcelos, C. (2019). Lay perspectives of quality of life in rheumatoid arthritis patients:The relevance of autonomy and psychological distress. Community Mental Health Journal, 55, 1395-1401.
[https://doi.org/10.1007/s10597-019-00377-w]

-
Sherbourne, C. D., & Stewart, A. L. (1991). The MOS social support survey. Social Science & Medicine, 32(6), 705-714.
[https://doi.org/10.1016/0277-9536(91)90150-B]

-
Speake, D. L., Cowart, M. E., & Pellet, K. (1989). Health perceptions and lifestyles of the elderly. Research in Nursing and Health, 12, 93-100.
[https://doi.org/10.1002/nur.4770120206]

-
Spitzer, R. L., Kroenke K., & Williams J. B. (1999). Validation and utility of a self-report version of prime-MD: The PHQ primary care study. primary care evaluation of mental disorders patient health questionnaire. Journal of the American Medical Association, 282(18), 1737-1744.
[https://doi.org/10.1001/jama.282.18.1737]

-
Suh, C. H., Lee, K., Kim, J. W., & Boo, S. (2022). Factors affecting quality of life in patients with rheumatoid arthritis in south Korea: A cross-sectional study. Clinical Rheumatology, 1-9.
[https://doi.org/10.1007/s10067-021-05944-9]

-
Tański, W., Dudek, K., & Adamowski, T. (2022). Work ability and quality of life in patients with rheumatoid arthritis. International Journal of Environmental Research and Public Health, 19(20), 13260.
[https://doi.org/10.3390/ijerph192013260]

-
Wilson, I. B., & Cleary, P. D. (1995). Linking clinical variables with health-related quality of life: A conceptual model of patient outcomes. Journal of the American Medical Association, 273(1), 59-65.
[https://doi.org/10.1001/jama.1995.03520250075037]

-
Xavier, R. M., Zerbini, C. A. F., Pollak, D. F., Morales-Torres, J. L. A., Chalem, P., Restrepo, J. F. M., et al. (2019). Burden of rheumatoid arthritis on patients' work productivity and quality of life. Advances in Rheumatology, 47-59.
[https://doi.org/10.1186/s42358-019-0090-8]